Apesar de afetar metade da população mundial, a menopausa tem sido historicamente pouco estudada e mal compreendida, tanto na investigação…
Investigação & Inovação
Uma equipa de investigadores da Universidade de Aveiro (UA) desenvolveu um novo tipo de hidrogel totalmente biológico a partir de…
A Boehringer Ingelheim continuou, em 2025, a desenvolver a sua atividade nas áreas de cancro do pulmão e fibrose pulmonar,…
A saúde é o setor de despesas que mais cresce na União Europeia, e a procura por abordagens personalizadas para…
Uma investigação pioneira, da Universidade de Leicester e do National Institute for Health and Care Research, no Reino Unido, desafia…
Dois terços dos médicos dos centros de saúde não suspeitam de pelo menos um caso de maus-tratos a pessoas mais…
Um teste sanguíneo pode ajudar a identificar pessoas com maior risco de declínio cognitivo anos antes de ser possível um…
A esperança de travar a crescente resistência da E. coli aos antibióticos e combater vários tipos de infeções, como as…
Uma investigação da Universidade de Aveiro (UA) desenvolveu microagulhas microscópicas inovadoras que podem funcionar como plataformas para o transporte e…
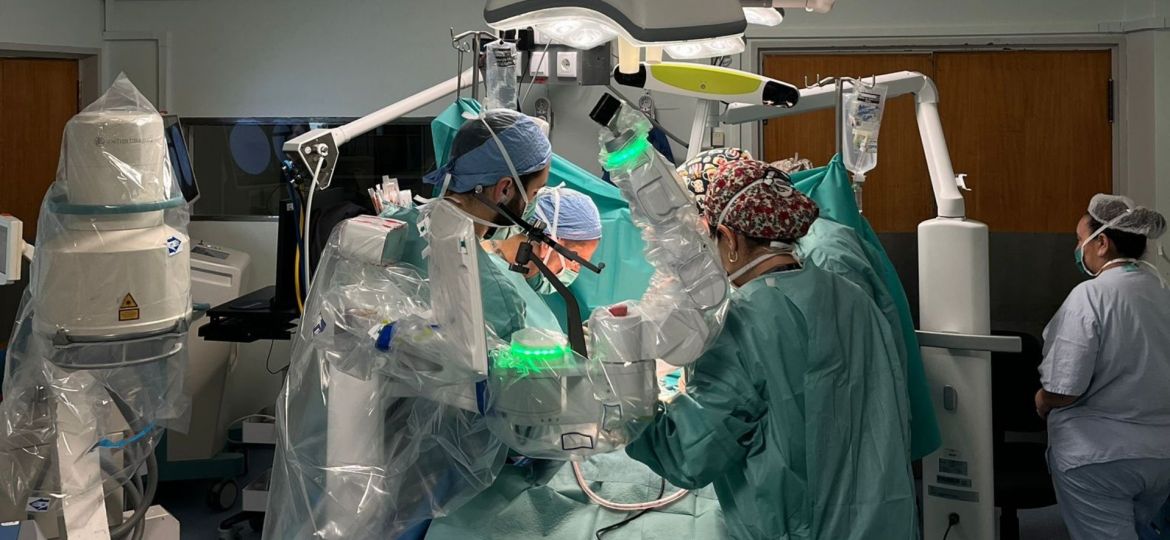
A Unidade Local de Saúde de São João, no Porto, realizou, pela primeira vez no País, uma cirurgia 100% robótica…