A propagação de superbactérias resistentes aos antibióticos está a mergulhar a assistência médica em todo o mundo numa crise. Estima-se que o número de vítimas de bactérias multirresistentes em 2028 será tão elevado como antes da descoberta da penicilina, 100 anos antes, com custos na ordem dos milhares de milhões. A Organização Mundial de Saúde (OMS) considera-a a “pandemia silenciosa” e uma das maiores ameaças à saúde global. É por isso que os investigadores do Empa, os Laboratórios Federais Suíços para Ciência e Tecnologia de Materiais, estão a trabalhar em ferramentas de diagnóstico inovadoras, como sensores que podem detetar agentes patogénicos resistentes mais rapidamente e permitir um tratamento personalizado em tempo útil.
O desenvolvimento de resistência é alimentado pelo uso precipitado de antibióticos sem que o agente patogénico subjacente tenha sido previamente identificado. Uma situação em que exige que se perca tempo precioso durante o diagnóstico, com recurso a métodos demorados, pelo que, em situações de emergência, por exemplo, se decide muitas vezes não esperar pelos resultados laboratoriais relevantes. O possível resultado: o tratamento continua a ser ineficaz e o risco de desenvolvimento de mais resistência aumenta.
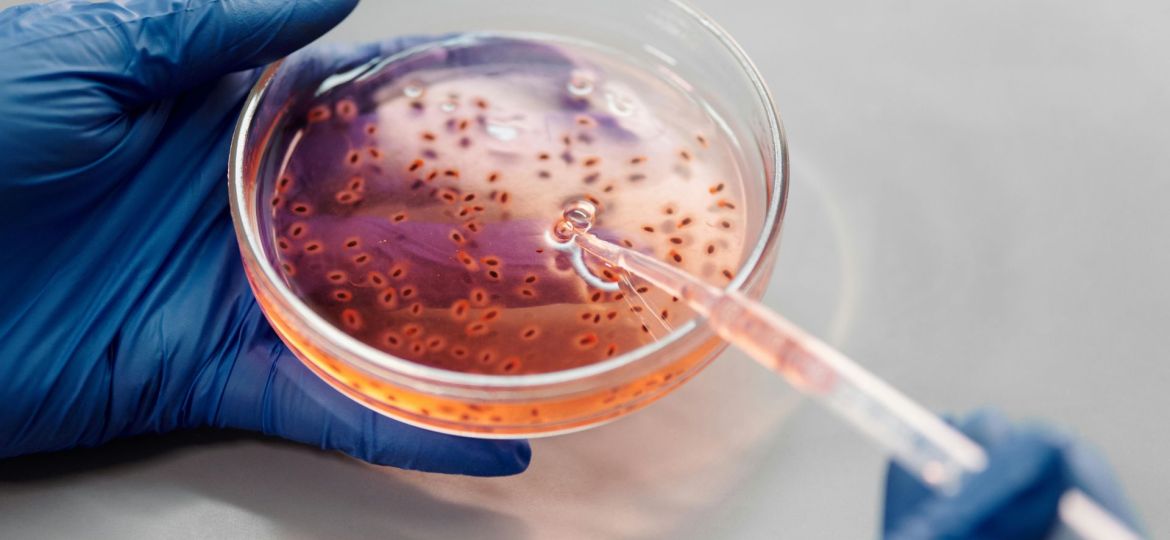
As bactérias multirresistentes são particularmente comuns em infeções hospitalares, como a pneumonia. Um agente patogénico que pode causar esta pneumonia é a Klebsiella pneumoniae. Giorgia Giovannini, investigadora do Empa, do laboratório de Membranas Biomiméticas e Têxteis, está atualmente a trabalhar com o Hospital Cantonal de St. Gallen para desenvolver um sensor para esta superbactéria, que emite luz fluorescente quando há uma infeção por Klebsiella.
O sensor reage a uma enzima, produzida pelas bactérias, um método de diagnóstico que deverá ser utilizado com uma zaragatoa ou uma amostra de expetoração, o que permitiria identificar os agentes patogénicos causadores da pneumonia em poucas horas, em vez de vários dias.
Gesso alerta para germes nas feridas
As feridas infetadas são também uma área importante de aplicação para o diagnóstico rápido e preciso de agentes patogénicos resistentes. Não só causam dor e danos nos tecidos, como são um ambiente propício à proliferação de superbactérias resistentes aos antibióticos.
Uma equipa liderada pelos investigadores Luciano Boesel e Giorgia Giovannini, do Empa, está agora a lançar um projeto no qual querem desenvolver um penso multissensor. Baseado em nanopartículas de sílica incorporadas num hidrogel resistente feito de polímeros biocompatíveis, esta tecnologia deve ser integrada diretamente no material do penso.
Os sensores são concebidos para reagir a agentes patogénicos de feridas, como o Staphylococcus aureus, e indicar uma alteração no equilíbrio ácido-base da ferida. Além disso, devem indicar o risco de resistência aos antibióticos.
Como os germes de feridas altamente patogénicos estão equipados com uma enzima específica, que utilizam para inativar certos antibióticos, o sensor contém corantes que são decompostos por essa enzima. Se as bactérias resistentes na ferida produzirem a enzima, o sensor emite um aviso claro brilhando sob luz UV.
Na prática clínica diária, um sensor de feridas deste género permite um diagnóstico rápido e económico, bem como um tratamento personalizado de feridas.
Deteção fácil em amostras de urina
Outro membro desagradável do reino bacteriano é a Pseudomonas aeruginosa, uma bactéria em forma de bastonete que pode causar diversas doenças, incluindo infeções do trato urinário, por exemplo, através de cateteres urinários durante um internamento hospitalar. E estes agentes patogénicos são geralmente resistentes a vários antibióticos.
Agora, uma equipa de investigadores da Empa e da ETH Zurique desenvolveu um método, utilizando nanopartículas magnéticas, que deteta bactérias de forma rápida e precisa. Uma vez que as partículas magnéticas estão acopladas a blocos de construção de proteínas que reagem exclusivamente com Pseudomonas aeruginosa, as células bacterianas podem ser especificamente “pescadas” a partir de amostras de urina utilizando um campo magnético.
Na etapa seguinte, a sensibilidade dos agentes patogénicos a vários antibióticos é analisada através de um método de quimioluminescência. Se existirem bactérias resistentes no tubo de ensaio, a amostra emite luz. Entretanto, se os germes puderem ser mortos com antibióticos, permanecerá escuro.
“Em geral, o teste de resistência demora cerca de 30 minutos, em comparação com vários dias para um cultivo clássico de culturas bacterianas”, diz Qun Ren, líder do grupo no laboratório Biointerfaces da Empa. Isto permite determinar a terapia antibiótica apropriada num curto espaço de tempo e evitar o desenvolvimento de mais resistência.