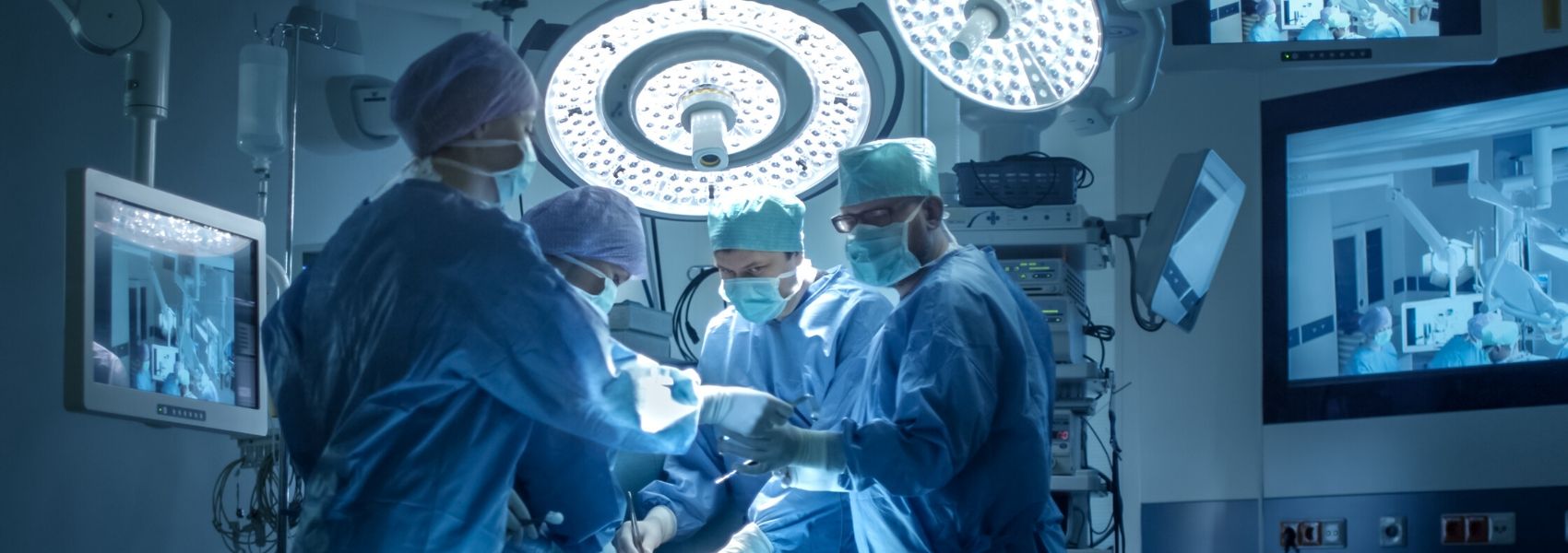
Uma equipa de cirurgiões do Monte Sinai, nos EUA, realizou o primeiro transplante de traqueia do mundo, uma conquista que tem o potencial de salvar milhares de pessoas em todo o mundo com defeitos congénitos na traqueia, doenças intratáveis das vias aéreas, queimaduras, tumores ou graves danos traqueais associados a intubação, incluindo aqueles que foram hospitalizados com Covid-19 e colocados num ventilador. Até agora, não havia nenhum tratamento de longo prazo para quem apresentava uma destas lesões, o que causa a morte a milhares de adultos e crianças todos os anos.
A traqueia é um órgão essencial para a fala, a respiração e a função pulmonar normal. Liga a laringe aos pulmões e desempenha um papel essencial também no sistema imunológico e na respiração.
Até agora, os cirurgiões não conseguiam transplantar este órgão em grande parte devido à complexidade associada ao fornecimento do fluxo sanguíneo à traqueia. O procedimento agora realizado resultou de 30 anos de investigação, concentrada na forma de revascularizar, ou fornecer fluxo sanguíneo à traqueia, e compreender a biologia do órgão.
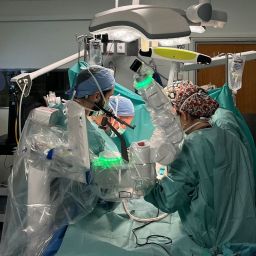
O procedimento, que levou 18 horas, realizou-se a 13 de janeiro e envolveu uma equipa de mais de 50 especialistas, incluindo cirurgiões, enfermeiras, anestesistas, especialistas em vias aéreas, entre outros.
“Pela primeira vez, oferecemos uma opção de tratamento viável para os doentes com defeitos traqueais de segmento longo que lhes comprometem a vida, e esse desenvolvimento mudará o padrão de atendimento. É particularmente oportuno, dado o número crescente de pessoas com extensos problemas traqueais devido à intubação associada à Covid-19”, refere Eric M. Genden, o líder da equipa
“Por causa da ventilação mecânica e da natureza da doença das vias aéreas induzida pela Covid-19, estes problemas estão a aumentar vertiginosamente e agora temos um tratamento. O nosso protocolo de transplante e revascularização da traqueia é confiável, reproduzível e tecnicamente simples”, acrescenta.
“Durante anos, o consenso médico e científico tem sido que o transplante de traqueia não pode ser feito porque a complexidade do órgão torna a revascularização impossível, e todas as tentativas anteriores de realizar transplantes em humanos terminaram em fracasso. Esta conquista cirúrgica não é apenas o culminar de 30 anos de pesquisa, que começou quando eu era um estudante de medicina, mas também foi possível graças ao espírito de colaboração que existe”, conclui.
Recetora da traqueia está bem
A recetora do transplante é uma assistente social de 56 anos, da cidade de Nova Iorque, que sofreu danos graves devido a intubação repetida após um ataque de asma. E várias tentativas cirúrgicas fracassadas para reconstruir a sua traqueia só causaram danos ainda maiores.
Respirou através de uma traqueostomia – um orifício criado cirurgicamente no pescoço – e estava em alto risco de sufocar e morrer devido à progressão da sua doença e à probabilidade de colapso da traqueia. O medo de ir dormir e nunca acordar foi o principal motivador que a levou a submeter-se ao procedimento experimental.
Durante a cirurgia, a equipa removeu a traqueia e os vasos sanguíneos associados do doador. Em seguida, os cirurgiões reconstruíram a traqueia do recetor, desde os pulmões até à laringe, e ligaram os pequenos vasos sanguíneos que nutriam a traqueia do doador aos vasos sanguíneos do recetor.
“Apesar da extensa investigação feita sobre o fornecimento vascular para o órgão usando modelos humanos e animais, não há uma maneira real de nos prepararmos totalmente para a realização de um transplante humano como este, feito pela primeira vez “, afirma o médico.
“Por exemplo, não tínhamos um guia de quão bem o enxerto toleraria o transplante. Então, trabalhamos muito rapidamente. Dezoito horas depois, ficou claro que tínhamos realizado o que muitos disseram que não poderia ser feito. No final de contas, tudo correu bem porque montamos uma equipa forte, com ampla experiência cirúrgica em transplante de órgãos e reconstrução traqueal. Ver o enxerto ganhar vida e saber que o órgão estava bem vascularizado foi uma experiência incrível. Saber que esse procedimento e 30 anos de pesquisa salvariam inúmeras vidas é indescritível. É por isso que fazemos o que fazemos, para fazer a diferença.”
A doente, que não apresentou complicações ou sinais de rejeição do órgão, está a ser monitorizada de perto para avaliar o seu progresso e a reação à terapêutica anti-rejeição.